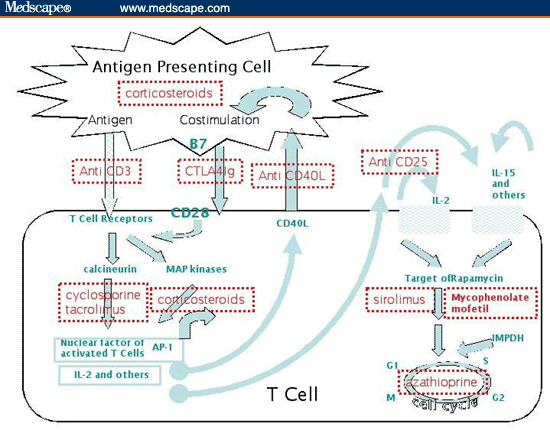
Imunosupresan
adalah kelompok obat yang digunakan untuk menekan respon imun seperti
pencegah penolakan transpalansi, mengatasi penyakit autoimun dan
mencegah hemolisis rhesus dan neonatus. Sebagain dari kelompok ini
bersifat sitotokis dan digunakan sebagai antikanker. Immunosupresan
merupakan zat-zat yang justru menekan aktivitas sistem imun dengan jalan
interaksi di berbagai titik dari sistem tersebut. Titik kerjanya dalam
proses-imun dapat berupa penghambatan transkripsi dari cytokin, sehingga
mata rantai penting dalam respon-imun diperlemah. Khususnya IL-2 adalah
esensial bagi perbanyakan dan diferensial limfosit, yang dapat dihambat
pula oleh efek sitostatis langsung. Lagi pula T-cells bisa diinaktifkan
atau dimusnahkan dengan pembentukan antibodies terhadap limfosit.
Imunosupresan
digunakan untuk tiga indikasi utama yaitu, transplanatasi organ,
penyakit autoimun, dan pencegahan hemolisis Rhesus pada neonatus.
1. Transplantasi organ
Penggunaannya.Immunosupresan banyak digunakan untuk mencegah reaksi
penolakan pada transplantasi organ, karena tubuh membentuk antibodies
terhadap sel-sel asing yang diterimanya. Guna mencegah penolakan
transplantat selalu diberikan :
- Kortikisteroida
- Azatriopin, siklofosfanida, atau mycofenolat
- Siklosporin-A dan tacrolimus
- Limfositimunoglobulin (Limfoglobulin)
2. Penyakit autoimun
Guna menekan aktivitas penyakit auto imun sering digunakan zat-zat
imunosupresif. Misalnya, pada rematik dan penyakit radang usus (colitis
ulcerosa, M. Crohn) diberikan sulfasalazin dan sitostatika (MTX,
azatioprin).
3. Pencegahan hemolisis rhesus pada neonates
Mekanisme kerja :
Respon imun
Pada
mahkluk tingkat tinggi seperti hewan vertebrata dan manusia, terdapat
dua sistem pertahanan (imunitas), yaitu imunitas nonsepesifik (innate
immunity) dan imunitas spesifik ( adaptive imunity).
1. Imunitas nonspesifik
Merupakan
mekanisme pertahanan terdepan yang meliputi komponen fisik berupa
keutuhan kulit dan mukosa; komponen biokimiawi seperti asam lambung,
lisozim, komploment ; dan komponen seluler nonspesifik seperti netrofil
dan makrofag. Netrofil dan makrofag melakukan fagositosis terhadap benda
asing dan memproduksi berbagai mediator untuk menarik sel-sel inflamasi
lain di daerah infeksi. Selanjutnya benda asing akan dihancurkan dengan
mekanisme inflamasi.
2. Imunitas spesifik
Memiliki
karakterisasi khusus antara lain kemampuannya untuk bereaksi secara
spesifik dengan antigen tertentu; kemampuan membedakan antigen asing
dengan antigen sendiri (nonself terhadap self) ; dan kemampuan untuk
bereaksi lebih cepat dan lebih efesien terhadap antigen yang sudah
dikenal sebelumnya. Respon imun spesifik ini terdiri dari dua sistem
imun , yaitu imunitas seluler dan imunitas humoral. Imunitas seluer
melibatkan sel limposit T, sedangkan imunitas humoral melibatkan
limposit B dan sel plasma yang berfungsi memproduksi antibodi.
Aktivitas sistem imun spesifik memerlukan partisipasi kelompok sel yang disebut sebagai antigen presenting sel. Prinsip umum penggunaan imunosupresan untuk mencapai hasil terapi yang optimal adalah sebagai berikut:
1.
Respon imun primer lebih mudah dikendalikan dan ditekan dibandingkan
dengan respon imun sekunder. Tahap awal respon primer mencakup:
pengolahan antigen oleh APC, sintesis limfokin, proliferasi dan
diferensiasi sel-sel imun. Tahap ini merupakan yang paling sensitif
terhadap obat imunosupresan. Sebaliknya, begitu terbentuk sel memori,
maka efektifitas obat imunosupresan akan jauh berkurang.
2.
Obat imunosupresan memberikan efek yang berbeda terhadap antigen yang
berbeda. Dosis yang dibutuhkan untuk menekan respon imun terhadap suatu
antigen berbeda dengan dosis untuk antigen lain.
3.Penghambatan
respon imun lebih berhasil bila obat imunosupresan diberikan sebelum
paparan terhadap antigen. Sayangnya, hampir semua penyakit autoimun baru
bisa dikenal setelah autoimuitas berkembang, sehingga relatif sulit di
atasi.
Jika
sistem kekebalan melemah, kemampuannya untuk melindungi tubuh juga
berkurang, membuat patogen, termasuk virus yang menyebabkan penyakit.
Penyakit defisiensi imun muncul ketika sistem imun kurang aktif daripada
biasanya, menyebabkan munculnya infeksi. Defisiensi imun merupakan
penyebab dari penyakit genetik, seperti severe combined
immunodeficiency, atau diproduksi oleh farmaseutikal atau infeksi,
seperti sindrom defisiensi imun dapatan (AIDS) yang disebabkan oleh
retrovirus HIV. Penyakit autoimun menyebabkan sistem imun yang
hiperaktif menyerang jaringan normal seperti jaringan tersebut merupakan
benda asing. Penyakit autoimun yang umum termasuk rheumatoid arthritis,
diabetes melitus tipe 1 dan lupus erythematosus. Peran penting
imunologi tersebut pada kesehatan dan penyakit adalah bagian dari
penelitian.
Contoh Imunosupresan : Metotrekstat, Azatioprin, Siklofosfamid intravena, Cyclophosphamide
Metotrekstat
- Nama : 4-amino-4-deoxy–10-methylpteoryl-L-glutamic acid.
- Struktur kimia : C20H22N8O5
-
Sifat Fisikokimia : Serbuk kristal berwarna kuning atau oranye,
higroskopis. Praktis tidak larut dalam air, alkohol, diklorometan,
terurai dalam larutan asam mineral, basa hidroksida dan karbonat.
- Golongan/Kelas Terapi : Antineoplastik, Imunosupresan dan obat utnuk terapi.
- Nama dagang :Emthexate-Combiphar/Pharmachemie,Methotrexat-Ebewe, Methotrexate-Kalbe.
- Indikasi :
Pengobatan untuk neoplasma trofoblatik, leukemia, psoriasis, reumatoid
artritis, termasuk terapi poliartikular juvenile reumatoid artritis
(JDR); karsinoma payudara, karsinoma leher dan karsinoma
kepala,karsinoma paru, osteosarkoma, sarcoma jaringan lunak, karsinoma
saluran gastrointestinal, karsinoma esofagus, karsinoma testes,
karsinoma limfoma.
- Dosis, cara pemberian dan lama pemberian :
Dosis
100 – 500 mg/m² membutuhkan leucovorin rescue, > 500 mg/m² harus
menggunakan leucovorin rescue baik secara iv, im, maupun oral.
Leucovorin 10 mg/m² setiap 6 jam untuk 6-8 dosis dimulai 24 jam setelah
pemberian metotreksat. Pemberian leucovorin dilanjutkan sampai kadar
metotreksat dalam darah sebesar < 0.1 micromolar. Jika kadar
metotreksat setelah 48 jam > 1 mikromolar atau setelah 72 jam >
0.2 micromolar,berikan leucovorin 100 mg/m² setiap 6 jam sampai kadar
metotreksat sebesar < 0.1 micromolar.
- Farmakologi :
Onset kerja : Antirematik: 3-6 minggu; tambahan perbaikan bisa dilanjutkan lebih lama dari 12 minggu.
Absorpsi : Oral: cepat : diserap baik pada dosis rendah (<30 mg/m2); tidak lengkap setelah dosis tinggi ; I.M.: Lengkap
Distribusi
: Penetrasi lambat sampai cairan fase 3 (misal pleural efusi,
ascites), eksis lambat dari kompartemen ini (lebih lambat dari plasma),
melewati plasenta, jumlah sedikit masuk kelenjar susu, konsentrasi
berangsur-angsur dikeluarkan di ginjal dan hati.
Ikatan protein: 50%
Metabolisme:
<10%: Degradasi dengan flora intestinal pada DAMPA dengan
karboksipeptida, oksidasi aldehid konversi metotreksat menjadi 7-OH
metotreksat di hati; poliglutamat diproduksi secara mempunyai kekuatan
samadengan metotreksat, produksinya tergantung dosis, durasi dan lambat
dieliminasi oleh sel.
T ½ eliminasi: Dosis rendah: 3-10 jam; I.M.: 30-60 menit.
Ekskresi : Urin (44%-100%); feses (jumlah kecil)
- Stabilitas penyimpanan :
Tablet dan vial disimpan pada suhu kamar (15-25°C), hindari cahaya matahari langsung.
- Kontra Indikasi :
Hipersensitifitas
dari metotreksat dan komponan lain dari sediaan; kerusakan hebat ginjal
dan hati,pasien yang mengalami supresi sum-sum tulang dengan psoriasis
atau reumatoid artritits,penyakit alkoholik hati,AIDS,darah
diskariasis,kehamilan,menyusui.
- Efek samping :
Efek samping beragam sesuai rute pemberian dan dosis.
1.
Hematologi dan/atau toksisitas gastrointestinal : sering terjadi pada
penggunaan umum dari dosis umum metotreksat; reaksi ini lebih sedikit
terjadi ketika digunakan pada dosis topikal untuk reumatoid artritis.
2.
SSP : (dengan pemberian intratekal atau terapi dosis tinggi):
Arachnoides: Manifestasi reaksi akut sebagai sakit kepala hebat,
rigidity nuchal, muntah dan demam, dapat alleviated dengan pengurangan
dosis.
3.
Subakut toksisitas: 10% pasien diobat dengan 12-15 mg/m2 dari
intratekal metotreksat bisa membuat ini dalam minggu kedua atau ketiga
dari terapi; konsis dari paralisis motor dari ekstremites,palsy nerve
kranial, seizure, atau koma.Hal ini juga terlihat pada pediatrik yang
menerima dosis tinggi IV metotreksat.
4.
Demyelinating enselopati: telihat dalam bulan atau tahun setelah
menerima metotreksat; biasanya diasosiasikan dengan iradiasi kranial
atau kemoterapi sistemik yang lain.
5.Dermatologi: Kulit menjadi kemerahan.Endokrin dan metabolik: Hipoerurikemia,detektif oogenesis, atau spermatogenesis.
6.
GI: Ulserativ stomatitis, glossitis, gingivitis, mual, muntah, diare,
anoreksia, perforasi intestinal, mukositis (tergantung dosis; terlihat
pada 3-7 hari setelah terapi, terhenti setelah 2 minggu)
7.Hematologi: Leukopenia, trombositopenia.Ginjal: Gagal ginjal, azotemia,nefropati.Pernafasan: Faringitis. 1%-10%
8. Kardiovaskular: Vaskulitis.SSP, pusing, malaise, enselopati, seizure, demam, chills.
9.
Myelosupresif : Terutama faktor batas-dosis (bersama dengan mukositis)
dari metotreksat, terjadi sekitar 5-7 hari setelah terapi, dan harus
dihentikan selama 2 minggu.
10. WBC : Ringan, Platelet: Sedang, Onset: 7 hari, Nadir: 10 hari, Recovery: 21 hari
11.
Hepatik : Sirosis dan fibrosis portal pernah diasosiasikan dengan
terapi kronik metotreksat, evaliasi akut dari enzym liver adalah biasa
terjadi setelah dosis tinggi dan biasanya resolved dalam 1
hari.Neuromuskular dan skeletal: Arthalgia.Okular: Pandanga
12.
Renal : Disfungsi ginjal. Manifestasi karena abrupt rise pada serum
kreatinin dan BUN dan penurunan output urin, biasa terjadi pada dosis
tinggi dan berhubungan dengan presipitasi dari obat.
13.
Respirator (Penumositis) : Berhubungan dengan demam, batuk, dan
interstitial pulmonari infitrates; pengobatan dengan metotreksat selama
reaksi akut; interstitial pneumisitis pernah dilaporkan terjadi dengan
insiden dari 1% pasien dengan RA (dosis 7.5-15 mg/minggu) <1%
(terbatas sampai penting untuk penyelamatan hidup): Neurologi akut
sindrom (pada dosis tinggi- simptom termasuk kebingungan, hemiparesis,
kebutaan transisi,dan koma); anafilaksis alveolitis; disfungsi kognitif
(pernah dilaporkan pada dosis rendah),penurunan resistensi
infeksi,eritema multiforma, kegagalan hepatik, leukoenselopati (terutama
mengikuti irasiasi spinal atau pengulangan terapi dosis
tinggi),disorder limpoproliferatif, osteonekrosis dan nekrosis jaringan
lunak (dengan radioterapi), perikarditis, erosions plaque (Psoriasis),
seizure (lebih sering pada pasien dengan ALL),sindrom Stevens – Johnson,
tromboembolisme.
-Interaksi :
1. Dengan Obat lain
Efek meningkatkan/toksisitas: Pengobatan bersama dengan NSAID telah
menghasilkan supresi sum-sum tulang berat, anemia aplastik dan
toksisitas pada saluran gastrointestinal. NSAID tidak boleh digunakan
selama menggunakan metotreksat dosis sedang atau tinggi karena dapat
meningkatkan level metotreksat dalam darah (dapat menaikkan toksisitas):
NSAID digunakan selama pengobatan dari reumatoid artritis tidak pernah
amati, tapi kelanjutan dari regimen terdahulu pernah diikuti pada
beberapa keadaan, dengan peringatan monitoring. Salisilat bisa
meningkatkan level metotreksat, bagaimanapun penggunaan salisilat untuk
profilaksis dari kejadian kardiovaskular tidak mendapat perhatian.
2. Dengan Makanan
Serum level metotreksat bisa menurun jika bersama dengan makanan.
Makanan dengan banyak susu dapat menurunkan absorpsi metotreksat. Folat
dapat menurunkan respons obat. Hindari echinacea (mempunyai sifat
sebagai imunostimulan).
-Pengaruh :
1. Kehamilan
Faktor resiko X
2. Ibu menyusui
Metotreksat didistribusikan ke dalam air susu, dikontraindikasikan untuk ibu menyusui.
-Bentuk Sediaan : Tablet 2.5 ml, Vial 5 mg/2ml, Vial 50 mg/2 ml, Ampul 5 mg/ml, Vial 50mg/5ml
Zat-zat lain
1. Kortikosteroda
Hormon anak ginjal berkhasiat anti radang, imunosupresif, dan
antialergis. Kedua efek terakhir untuk sebagian besar berhubungan dengan
kerja antiradangnya dan terutama nampak pada reaksi imun di jaringan.
Misalnya migrasi sel dan aktivitas fagocytose dari makrofag/monocyt
dikurangi. Juga jaringan lymfatis dirombak, dimana limfosit-T dan –B
berperan. Pembentukan antibodies hanya ditekan pada dosis amat tinggi.
Kortikosteroida banyak digunakan sebagai obat tambahan pada penyakit
auto-imun seperti rema, Sjogren, SLE, dan MS (multiple scerosis), juga
pada terapi kanker. Efektif sekali untuk menekan dengan pesat
exacerbatio penyakit (mendadak menjadi parahnya gejala penyakit).Untuk
memelihara remisi pada penyakit-usus beradang kronis ternyata kurang
efektif.
2. Siklosporin (Sandimmun, Neoral)
Endecapeptida
siklis ini (1983) diperoleh dari fungi Tolypocladium inflatum dan
terdiri dari 11 asam amino. Bersifat Immunosupresif istimewa dengan
jalan menghambat secara spesifik respons-imun seluler. Proliferasi
T-helpercells dan cytotoxic cells dihambat secara selektif dan
reversible. Juga merintangi produksi/pelepasan IL-2 dan banyak limfokin
lain. Produksi Limfo-T supressorcells justru distimulasi . Tidak
berkhasiat myelosupressif.
Siklosporin
terutama digunakan berkat sifat-sifat ini pada transplantasi organ atau
sumsum untuk profilakse dan penanganan reaksi penolakan. Juga pada
psioriasis, colitis dan penyakit Crohn. Siklosporin dapat dikombinasi
dengan kortikoida atau immunosupressiva yang lain dengan maksud
mengurangi nefrotoksisitasnya.
Resorbsi
dari usus sangat variable, BA-nya 10-15%, PP-nya 98%, plasma T1/2-nya
ca 20 jam. Bersifat sangat lipofil, maka distribusinya baik kesemua
jaringan tubuh. Dalam hati dirombak menjadi 15 metabolityang terutama
diekskresikan melalui empedu dengan siklus enterohepatis. Hanya 6%
dieksresikan lewat kemih.
Efek
samping utamanya adalah yang tergantung dari dosis dengan turunya nilai
kreatinin (reversible). Juga hipertensi, hiperlipidemia,
hipertrichosis, gangguan lambung-usus,nyeri kepala, tangan rasa
terbakar, konvulsi, gangguan darah dan lain-lain. Bersifat karsinogen
terutama bila digunakan lama dengan dosis tinggi (limfoma, kanker
kulit).
Dosis
: 4-12 jam sebelum transplantasi, oral 2,5-15 mg/kg selama 1-2 bulan,
juga sebagai infuse intravena. Dosis disesuaikan dengan kadar
siklosporin dalam darah.
3. Tacrolimus (prograf)
Senyawa
makrolida ini diekstraksi dari jamur streptomyces tsukubaensis (1993).
Khasiat dan mekanisme immunosupressivenya sama dengan sikolosporin,
tetapi ca lebih kuat 50x dalam hal pencegahan sintesa IL-2 yang mutlak
perlu untuk proliferasi sel –T. Juga bersifat sangat lipofil dan sama
efektifnya dengan siklosporin pada transplantasi hati, jantung,
paru-paru, dan ginjal. Terutama digunakan bersama kortikosteroida. Lebih
sering menimbulkan efek samping berupa toksisitas bagi ginjal dan
saraf.
Dosis
: infuse i.v. 0,05-0,1 mg /kg/hari, 6 jam setelah transplantasi selama
2-3 hari, lalu dilanjutkan oral 0,15-0,3 mg/kg/hari dalam 2 dosis.
4. Mycofenolat-mofetil (CellCept)
Obat
terbaru ini (1996) adalah prodrug dengan khasiat menekan perbenyakan
dari khusus limfosit melalui inhibisi enzim dehidrogenasi yang
diperlukan untuk sintese purin (DNA/RNA). Ternyata sangat efektif untuk
melawan penolakan akut setelah transplantasi ginjal. Dibandingkan dengan
obat-obat lainya , yaitu azatioprin dan siklosporin ( dan prednisone),
persentase penolakan dikurangi sampai 50%. Lagi pula efek sampingnya
lebih sedikit. Mungkin berdaya pula untuk menghambat penolakan menahun
(jangka panjang) yang smpai kini merupakan maslah besar.
Resorpsinya
dari usus baik, dengan BA 90%. Dalam hati segera diubah menjadi asam
mycofenolat aktif . Ekskresinya berlangsung melaluiurin sebagai
glukuronidanya (inaktif), sesudah mengalami resirkulasi enterohepatis.
Plasma – t1/2 mycofenolat adalah ca 16 jam.
Dosis : dalam waktu 72 jam setelah transplantasi 2 dd 1ga.c dengan minyak air.
5. Talidomida (synovir)
Derivat-piperidin
ini (1957) adalah obat tidur dengan efek teratogen sangat kuat
(peristiwa softenon, 1962, lihat edisi empat), yang berdasarkan khasiat
anti-angiogenesisnya. Juga berdaya imunosupresif (anti-TNF). Dan
antiradang. Setelah dilarang peredaranya selama lebih dari 25 tahun,
sejak awal tahun 1990-an talidomida mulai digunakan lagi antara lain
untuk menekan reaksi lepra dan meringankan gejala AIDS seperti (aphtae)
dimulut , kerongkongan, dan kemaluan, serta diare dan kehilangan bobot
serius. Di AS penggunaanya pada lepra disahkan kembali sejak akhir tahun
1997 dengan syarat- syarat ketat. Dewasa ini efektivitasnya sedang
diselidiki secara klinis untuk berbagai penyakit auto-imun.
6. Sulfalazin (sulcolon)
Sulfalazin
adalah persenyawaan sulfapiridin dengan 5- ASA yang bersifat antiradang
dengan jalan blokade siklo-oksigenase serta lipoksigenase dan dengan
demikian mencegah sintesis prostaglandin dan leukotrien . Sulfalazin
mempengaruhi fungsi limfosit, mungkin lewat cytokine, juga berdaya
antioksidans ( ‘ Menangkap’ radikal bebas O2). Zat ini digunakan khusus
pada penyakit usus beradang kronis (crohn, colitis) dan pada rema.
>>

 B, nuclear factor-
B, nuclear factor- B;
PKB, protein kinase B; R, receptor; STAT5, signal transducer and
activator of transcription 5; TCR, T-cell receptor; TLR4, Toll-like
receptor 4; ZAP70,
B;
PKB, protein kinase B; R, receptor; STAT5, signal transducer and
activator of transcription 5; TCR, T-cell receptor; TLR4, Toll-like
receptor 4; ZAP70,  -chain-associated protein 70.
-chain-associated protein 70. B, nuclear factor-
B, nuclear factor- B;
PKB, protein kinase B; R, receptor; STAT5, signal transducer and
activator of transcription 5; TCR, T-cell receptor; TLR4, Toll-like
receptor 4; ZAP70,
B;
PKB, protein kinase B; R, receptor; STAT5, signal transducer and
activator of transcription 5; TCR, T-cell receptor; TLR4, Toll-like
receptor 4; ZAP70,  -chain-associated protein 70.
-chain-associated protein 70.